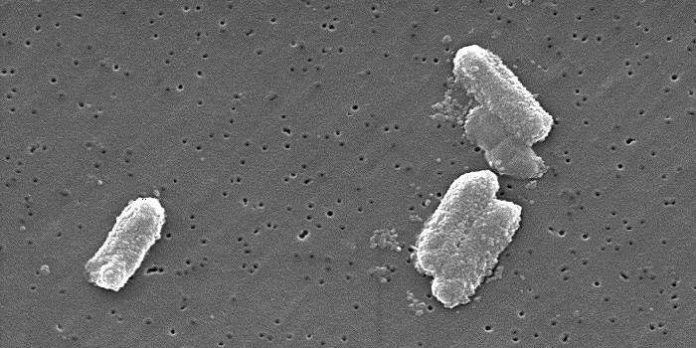
Los microbiólogos de Emory han detectado «heterorresistencia» a la colistina, un antibiótico de último recurso, en Klebsiella pneumoniae, una bacteria altamente resistente que causa infecciones de la sangre, los tejidos blandos y el tracto urinario.
Los resultados están programados para su publicación en mBio.
David Weiss, PhD, director del Centro de Resistencia a Antibióticos de Emory, y sus colegas habían observado heterorresistencia a la colistina en otras bacterias, llamada Enterobacter, anteriormente.
Las Enterobacteriaceae resistentes a los carbapenemes (CRE), que incluyen Klebsiella, se incluyeron en la lista como una de las tres principales amenazas urgentes de resistencia a los antibióticos en 2013 por los Centros para el Control y la Prevención de Enfermedades. Se estima que varios tipos de Klebsiella son responsables del 10 por ciento de las infecciones adquiridas en las instalaciones de atención médica.
«Esto es preocupante porque Klebsiella es una causa de infección más común que Enterobacter, y estos aislamientos eran resistentes a carbapenémicos, lo que significa que podrían ser tratados con colistina», dice Weiss, profesor de medicina en la Escuela de Medicina de Emory University y Emory. Centro de Vacunas «Hasta donde sabemos, este tipo de Klebsiella heteroresistente no se ha observado antes en los Estados Unidos».
El primer autor del artículo es el estudiante graduado de Inmunología y Patogénesis Molecular Victor Band. Los coautores incluyen a Sarah Satola, PhD, Eileen Burd, PhD, Monica Farley, MD y Jesse Jacob, MD. Burd es director del laboratorio de microbiología clínica en Emory University Hospital y Farley es director de la División de Enfermedades Infecciosas del Departamento de Medicina. El laboratorio de Weiss tiene su sede en el Centro Nacional de Investigación de Primates de Yerkes, en la Universidad de Emory.
Los aislados bacterianos provenían de muestras de orina de dos pacientes en hospitales del área de Atlanta como parte de la Iniciativa de Vigilancia Gram-Negativa Multisitio en todo el país, parte del Programa de Infecciones Emergentes financiado por los CDC.
Heteroresistencia significa que la resistencia bacteriana a determinados antibióticos es más difícil de controlar. La heterorrecencia es causada por una subpoblación menor de bacterias resistentes que son genéticamente idénticas al resto de las bacterias susceptibles.
Los aislamientos bacterianos descritos en el documento mBio no fueron detectables con las pruebas de diagnóstico actuales, aunque fue posible verlos esperando 24 horas adicionales para que la población resistente creciera. Parece que mantener la resistencia a la colistina todo el tiempo es desventajoso para las bacterias. Sondeando el mecanismo de heteroresistencia, Weiss y sus colegas pudieron ver una firma de resistencia a la colistina, en términos de genes activados y desactivados.
En un modelo de ratón de peritonitis (infección de la cavidad corporal), la infección con los aislados heterorresistentes era letal y no tratable con la colistina. La colistina se considera una medida de último recurso para las infecciones bacterianas que son resistentes a otras drogas, en parte porque es venenosa para los riñones.
«Los laboratorios clínicos deberían considerar realizar pruebas de heteroresistencia a la colistina si se necesita este antibiótico de última línea para el tratamiento», dicen los autores. «Sin embargo, el tiempo adicional requerido es un inconveniente. Se necesitan nuevos diagnósticos que detecten con rapidez y precisión la heteroresistencia a colistina».
Explore más: la resistencia a los antibióticos de última línea hace que las bacterias sean resistentes al sistema inmune
Más información: Victor I. Band y col., Klebsiella pneumoniae resistente a carbapenem que muestra colistina no detectada clínicamente no detectada conduce a insuficiencia de tratamiento en un modelo murino de infección, mBio (2018). DOI: 10.1128 / mBio.02448-17